
YOLANDA BENJAMINA TOBAR DE LEÓN CARNÉ 1677408
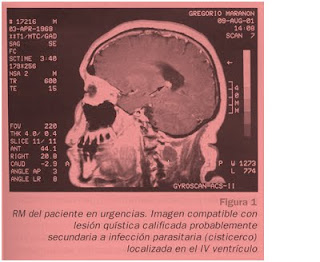
INTRODUCCIÓN En un país como España, actualmente paso de movimientos migratorios, es preciso tener en cuenta enfermedades prevalentes en los países de origen de estos inmigrantes1-3. Tanto es así que hemos creído conveniente la presentación de un caso de cisticercosis cerebral en un paciente ecuatoriano, considerándolo de doble interés, debido a un motivo tan frecuente de consulta a urgencias como es la cefalea, y a la importancia de su diagnóstico diferencial. CASO CLÍNICOPaciente varón de 33 años de nacionalidad ecuatoriana que lleva 18 meses residiendo en España y que refiere como antecedentes personales únicamente cefaleas posturales no muy intensas estando en su país. El motivo por el cual decide acudir a urgencias es una cefalea holocraneal intensa continua, de reciente aparición que no se modifica con la postura y no cede con analgésicos habituales, y como sintomatología acompañante presenta vómitos y molestias en la región cervical. En la exploración física el único dato a resaltar es una leve rigidez de nuca, el resto es rigurosamente normal. Pero el dato de alarma en este caso, y gracias al cual se pudo llegar al diagnóstico etiológico, es la inestabilidad deambulatoria que sufre el paciente mientras camina en dirección a la sala de espera, y de la que nos percatamos. Este hecho indica la realización urgente de una tomografía computerizada (TC), que pone de manifiesto la existencia de un proceso expansivo en IV ventrículo que produce hidrocefalia. Llegado este punto se decide la realización de una resonancia magnética (RM) (Fig. 1), cuya imagen es compatible con una infección parasitaria (cisticerco) en fase vesicular, situada en IV ventrículo en su zona media y receso lateral, que produce una hidrocefalia obstructiva por bloqueo de los agujero de Luschka derecho y Magendie. También se solicita una analítica de sangre, en la que existe leucocitosis con desviación izquierda, y una serología, en busca de un diagnóstico de confirmación, que resulta positiva para cisticerco.
INTRODUCCIÓN En un país como España, actualmente paso de movimientos migratorios, es preciso tener en cuenta enfermedades prevalentes en los países de origen de estos inmigrantes1-3. Tanto es así que hemos creído conveniente la presentación de un caso de cisticercosis cerebral en un paciente ecuatoriano, considerándolo de doble interés, debido a un motivo tan frecuente de consulta a urgencias como es la cefalea, y a la importancia de su diagnóstico diferencial. CASO CLÍNICOPaciente varón de 33 años de nacionalidad ecuatoriana que lleva 18 meses residiendo en España y que refiere como antecedentes personales únicamente cefaleas posturales no muy intensas estando en su país. El motivo por el cual decide acudir a urgencias es una cefalea holocraneal intensa continua, de reciente aparición que no se modifica con la postura y no cede con analgésicos habituales, y como sintomatología acompañante presenta vómitos y molestias en la región cervical. En la exploración física el único dato a resaltar es una leve rigidez de nuca, el resto es rigurosamente normal. Pero el dato de alarma en este caso, y gracias al cual se pudo llegar al diagnóstico etiológico, es la inestabilidad deambulatoria que sufre el paciente mientras camina en dirección a la sala de espera, y de la que nos percatamos. Este hecho indica la realización urgente de una tomografía computerizada (TC), que pone de manifiesto la existencia de un proceso expansivo en IV ventrículo que produce hidrocefalia. Llegado este punto se decide la realización de una resonancia magnética (RM) (Fig. 1), cuya imagen es compatible con una infección parasitaria (cisticerco) en fase vesicular, situada en IV ventrículo en su zona media y receso lateral, que produce una hidrocefalia obstructiva por bloqueo de los agujero de Luschka derecho y Magendie. También se solicita una analítica de sangre, en la que existe leucocitosis con desviación izquierda, y una serología, en busca de un diagnóstico de confirmación, que resulta positiva para cisticerco.
Con el diagnóstico cisticercosis cerebral, se instaura tratamiento específico con albendazol a una dosis de 400 mg cada 12 horas y dexametasona, así como analgesia. Después de una semana de tratamiento, en la que el enfermo experimenta una clara mejoría clínica, se realiza una RM de control (Fig. 2) que demuestra la reducción de tamaño de la lesión y una disminución de la dilatación ventricular.
El paciente recibe el alta, veinte días después del ingreso, con la siguiente medicación: albendazol. 400 mg/12 h, dexametasona en pauta descendente y analgesia. DISCUSIÓN La neurocisticercosis (NC) es la enfermedad parasitaria más importante que afecta el sistema nervioso y un problema de salud pública en los países en vías de desarrollo, en su mayor parte en América Central y del Sur, África y Asia4,5. Se relaciona a las poblaciones de condiciones sanitarias pobres. Hay manifestaciones clínicas diferentes, dependiendo de la situación patológica y la fase de evolución de la enfermedad. Los signos y/o síntomas pueden tardar en aparecer de 1 a 35 años después de la infestación. Las presentaciones clínicas más frecuentes incluyen: epilepsia, meningitis, hipertensión intracraneal y deterioro cognoscitivo. También puede diagnosticarse de forma casual en pacientes asintomáticos.
Concepto: infección del sistema nervioso central por larvas de Tenia Soleum2 que, previamente, penetraron al organismo a través del tracto intestinal, en la mayoría de los casos de forma asintomática. Epidemiología: el contagio se produce por comer carne de cerdo cruda o poco cocida, que contenga cisticercos vivos. La NC es muy común en Latinoamérica, Sudáfrica e India, y en áreas de inmigración de estas zonas, presentándose en forma de epilepsia con relativa frecuencia.
Patogenia: en la NC, las larvas, enquistadas en los músculos del cerdo, llegan al estómago del hombre, donde se disuelve la pared de las mismas, liberándose así el embrión. Éste atraviesa la mucosa intestinal, se disemina por vía hematógena, enquistándose en diversos órganos (músculos, vísceras, sistema nervioso central, etc.). Resumiendo, la NC puede producirse por: --Transmisión feco-oral. --Ingesta de agua o alimentos contaminados. --Auto infestación, por ondas antiperistálticas (en el vómito). El cisticerco se desarrolla con más frecuencia en piel, músculos y sistema nervioso central (espacio subaracnoideo de la base y alrededor de los ventrículos), dando lugar en este último caso a la neurocisticercosis. El 65% de los casos ya diagnosticados cursan con crisis convulsivas, sin embargo, el padecimiento tiene una presentación pleomorfica que va desde Cefalea crónica hasta Hidrocefalia por Aracnoiditis Meningea, frecuentemente mortal para el enfermo.
La Neurocisticercosis es asintomática cuando el número de parásitos es escaso pero suele ser perjudicial cuando independientemente del número, éstos se alojen en el sistema ventricular del encéfalo y bloquean la circulación de LCR o cuando se desarrollan en la región subaracnoidea basal y generan una reacción inflamatoria que secuestra vasos linfáticos y nervios.
La sintomatología neurológica también se debe al gran tamaño que pueden alcanzar los cisticercos en algunas regiones del cerebro.
Manifestaciones clínicas hay que diferenciar entre: -Fase de invasión: aguda, suele ser asintomática o bien cursar con fiebre, mialgias cefalea y eosinofilia, en cualquier caso pasa inadvertida en la mayoría de las ocasiones. -Fase de postinvasión: después de un periodo de varios años, pueden aparecer calcificaciones casuales en radiografías, mientras que los síntomas más frecuentes en el momento del diagnóstico son las convulsiones y la cefalea, seguidos de cambios en la visión, manifestaciones de hipertensión intracraneal, alteraciones mentales y otros síntomas focales6. Se puede clasificar en formas activas e inactivas: dentro de estas últimas se incluyen los granulomas calcificados y el síntoma primordial es la epilepsia. La forma más frecuente de manifestación de la forma activa es la aracnoiditis, que cursa con alteraciones en el líquido cefalorraquídeo (pleocitosis mononuclear, proteínas elevadas y serología positiva para cisticerco) y hasta un 50% de los pacientes presenta hidrocefalia obstructiva secundaria a la obstrucción de los agujeros de Luschka y Magendie. En los pacientes con neurocisticercosis, las convulsiones y otros síntomas ocurren únicamente en las personas con las lesiones cerebrales calcificadas, de hecho en áreas endémicas es ésta la causa identificable más frecuente de convulsiones. La presencia de edema perilesional se ha documentado asociado a las lesiones calcificadas en los pacientes sintomáticos, pero la frecuencia de esta complicación y características de los pacientes que lo desarrollan no es conocida. Los pacientes en Perú y los Estados Unidos con neurocisticercosis, confirmada por los resultados positivos de comprobación serológica, y sólo con lesiones calcificadas en la tomografía computerizada, son estudiados mediante imagen de resonancia magnética. El edema perilesional se observa en poco más de un tercio de los pacientes, y algunos tienen frecuentemente severos episodios de incapacidad. Entre éstos se demuestra una fuerte asociación entre edema perilesional y lesiones calcificadas. Los episodios convulsivos y la morbilidad neurológica, en esta población, son comunes y se vinculan al binomio antes mencionado.
Diagnóstico de la neurocisticercosis:
Diagnóstico
Se diagnostica por medio de RM (Resonancia Magnética) o TAC (Tomografía Axial Computarizada), los cuales tienen una elevada confiabilidad, éstos permiten confirmar la etiología y definir el número, localización, estado y extensión de las lesiones.
Otra opción de diagnóstico son los métodos inmunológicos, entre estos los más confiables son la Inmunoeletrotransferencia el cual tiene una especificidad del 100% y la ELISA (Enzyme-Linked Immunosorbent Assay) en placa.1. Epidemiológico: no se detectan proglótides en heces. 2. Serológico: ¿ELISA o Inmunoblot?
La sensibilidad observada era 100% para ELISA-Tso, 91,7% para el IFT (Test de Inmunofluorescencia Indirecta), y 87,5% para el CFT (Test de Fijación del Complemento). La especificidad era 90% para ELISA-Tso, 50% para IFT, y 63,3% para CFT. La eficacia es más alta para ELISA-Tso, seguida por IFT y CFT. Estos resultados demuestran que ELISA-Tso puede usarse como un método del escrutinio para el serodiagnóstico de NC y debe apoyarse en la necesidad de pruebas específicas para la confirmación de los resultados. Los inmunoblot pueden usarse como una prueba del confirmación. El diagnóstico serológico cobra especial importancia en países endémicos donde la disponibilidad de técnicas de neuroimagen resulta insuficiente. Llegado este punto, creo conveniente reseñar la importancia que tiene la posibilidad de almacenar en papel sangre entera (SE) o líquido cefalorraquídeo (LCR) de pacientes con diagnóstico de sospecha de NC para su posterior análisis serológico. Mediante un estudio comparativo de las diferentes clases de papel se pone de manifiesto que la preservación óptima de las muestras biológicas se logra cuando la sangre entera se almacena en papel de filtro, el LCR en papel blanco ordinario de mecanografía, y las muestras son congeladas dentro de la primera semana después de la recogida. Estos resultados ponen de manifiesto cómo mejorar las técnicas de estudios epidemiológicos y diagnósticos en las zonas endémicas, donde son tan deficitarias las técnicas de inmunoanálisis y las de radioanálisis. 3. De imagen: las técnicas utilizadas son la tomografía computerizada (TC) y la resonancia magnética (RM). La TC es más útil para detectar calcificaciones que la RM (Fig. 3). En la fase aguda se pueden ver áreas focales de edema que progresan a lesiones homogéneas brillantes, y en la fase crónica quistes que no captan contraste con posterior refuerzo en anillo; estas lesiones pueden desaparecer o calcificarse. La RM es más fiable para detectar quistes de pequeño tamaño particularmemte aquéllos localizados en el espacio cisternal y leptomeníngeo. El paciente recibe el alta, veinte días después del ingreso, con la siguiente medicación: albendazol. 400 mg/12 h, dexametasona en pauta descendente y analgesia. DISCUSIÓN La neurocisticercosis (NC) es la enfermedad parasitaria más importante que afecta el sistema nervioso y un problema de salud pública en los países en vías de desarrollo, en su mayor parte en América Central y del Sur, África y Asia4,5. Se relaciona a las poblaciones de condiciones sanitarias pobres. Hay manifestaciones clínicas diferentes, dependiendo de la situación patológica y la fase de evolución de la enfermedad. Los signos y/o síntomas pueden tardar en aparecer de 1 a 35 años después de la infestación. Las presentaciones clínicas más frecuentes incluyen: epilepsia, meningitis, hipertensión intracraneal y deterioro cognoscitivo. También puede diagnosticarse de forma casual en pacientes asintomáticos.
Concepto: infección del sistema nervioso central por larvas de Tenia Soleum2 que, previamente, penetraron al organismo a través del tracto intestinal, en la mayoría de los casos de forma asintomática. Epidemiología: el contagio se produce por comer carne de cerdo cruda o poco cocida, que contenga cisticercos vivos. La NC es muy común en Latinoamérica, Sudáfrica e India, y en áreas de inmigración de estas zonas, presentándose en forma de epilepsia con relativa frecuencia.
Patogenia: en la NC, las larvas, enquistadas en los músculos del cerdo, llegan al estómago del hombre, donde se disuelve la pared de las mismas, liberándose así el embrión. Éste atraviesa la mucosa intestinal, se disemina por vía hematógena, enquistándose en diversos órganos (músculos, vísceras, sistema nervioso central, etc.). Resumiendo, la NC puede producirse por: --Transmisión feco-oral. --Ingesta de agua o alimentos contaminados. --Auto infestación, por ondas antiperistálticas (en el vómito). El cisticerco se desarrolla con más frecuencia en piel, músculos y sistema nervioso central (espacio subaracnoideo de la base y alrededor de los ventrículos), dando lugar en este último caso a la neurocisticercosis. El 65% de los casos ya diagnosticados cursan con crisis convulsivas, sin embargo, el padecimiento tiene una presentación pleomorfica que va desde Cefalea crónica hasta Hidrocefalia por Aracnoiditis Meningea, frecuentemente mortal para el enfermo.
La Neurocisticercosis es asintomática cuando el número de parásitos es escaso pero suele ser perjudicial cuando independientemente del número, éstos se alojen en el sistema ventricular del encéfalo y bloquean la circulación de LCR o cuando se desarrollan en la región subaracnoidea basal y generan una reacción inflamatoria que secuestra vasos linfáticos y nervios.
La sintomatología neurológica también se debe al gran tamaño que pueden alcanzar los cisticercos en algunas regiones del cerebro.
Manifestaciones clínicas hay que diferenciar entre: -Fase de invasión: aguda, suele ser asintomática o bien cursar con fiebre, mialgias cefalea y eosinofilia, en cualquier caso pasa inadvertida en la mayoría de las ocasiones. -Fase de postinvasión: después de un periodo de varios años, pueden aparecer calcificaciones casuales en radiografías, mientras que los síntomas más frecuentes en el momento del diagnóstico son las convulsiones y la cefalea, seguidos de cambios en la visión, manifestaciones de hipertensión intracraneal, alteraciones mentales y otros síntomas focales6. Se puede clasificar en formas activas e inactivas: dentro de estas últimas se incluyen los granulomas calcificados y el síntoma primordial es la epilepsia. La forma más frecuente de manifestación de la forma activa es la aracnoiditis, que cursa con alteraciones en el líquido cefalorraquídeo (pleocitosis mononuclear, proteínas elevadas y serología positiva para cisticerco) y hasta un 50% de los pacientes presenta hidrocefalia obstructiva secundaria a la obstrucción de los agujeros de Luschka y Magendie. En los pacientes con neurocisticercosis, las convulsiones y otros síntomas ocurren únicamente en las personas con las lesiones cerebrales calcificadas, de hecho en áreas endémicas es ésta la causa identificable más frecuente de convulsiones. La presencia de edema perilesional se ha documentado asociado a las lesiones calcificadas en los pacientes sintomáticos, pero la frecuencia de esta complicación y características de los pacientes que lo desarrollan no es conocida. Los pacientes en Perú y los Estados Unidos con neurocisticercosis, confirmada por los resultados positivos de comprobación serológica, y sólo con lesiones calcificadas en la tomografía computerizada, son estudiados mediante imagen de resonancia magnética. El edema perilesional se observa en poco más de un tercio de los pacientes, y algunos tienen frecuentemente severos episodios de incapacidad. Entre éstos se demuestra una fuerte asociación entre edema perilesional y lesiones calcificadas. Los episodios convulsivos y la morbilidad neurológica, en esta población, son comunes y se vinculan al binomio antes mencionado.
Diagnóstico de la neurocisticercosis:
Diagnóstico
Se diagnostica por medio de RM (Resonancia Magnética) o TAC (Tomografía Axial Computarizada), los cuales tienen una elevada confiabilidad, éstos permiten confirmar la etiología y definir el número, localización, estado y extensión de las lesiones.
Otra opción de diagnóstico son los métodos inmunológicos, entre estos los más confiables son la Inmunoeletrotransferencia el cual tiene una especificidad del 100% y la ELISA (Enzyme-Linked Immunosorbent Assay) en placa.1. Epidemiológico: no se detectan proglótides en heces. 2. Serológico: ¿ELISA o Inmunoblot?
La sensibilidad observada era 100% para ELISA-Tso, 91,7% para el IFT (Test de Inmunofluorescencia Indirecta), y 87,5% para el CFT (Test de Fijación del Complemento). La especificidad era 90% para ELISA-Tso, 50% para IFT, y 63,3% para CFT. La eficacia es más alta para ELISA-Tso, seguida por IFT y CFT. Estos resultados demuestran que ELISA-Tso puede usarse como un método del escrutinio para el serodiagnóstico de NC y debe apoyarse en la necesidad de pruebas específicas para la confirmación de los resultados. Los inmunoblot pueden usarse como una prueba del confirmación. El diagnóstico serológico cobra especial importancia en países endémicos donde la disponibilidad de técnicas de neuroimagen resulta insuficiente. Llegado este punto, creo conveniente reseñar la importancia que tiene la posibilidad de almacenar en papel sangre entera (SE) o líquido cefalorraquídeo (LCR) de pacientes con diagnóstico de sospecha de NC para su posterior análisis serológico. Mediante un estudio comparativo de las diferentes clases de papel se pone de manifiesto que la preservación óptima de las muestras biológicas se logra cuando la sangre entera se almacena en papel de filtro, el LCR en papel blanco ordinario de mecanografía, y las muestras son congeladas dentro de la primera semana después de la recogida. Estos resultados ponen de manifiesto cómo mejorar las técnicas de estudios epidemiológicos y diagnósticos en las zonas endémicas, donde son tan deficitarias las técnicas de inmunoanálisis y las de radioanálisis. 3. De imagen: las técnicas utilizadas son la tomografía computerizada (TC) y la resonancia magnética (RM). La TC es más útil para detectar calcificaciones que la RM (Fig. 3). En la fase aguda se pueden ver áreas focales de edema que progresan a lesiones homogéneas brillantes, y en la fase crónica quistes que no captan contraste con posterior refuerzo en anillo; estas lesiones pueden desaparecer o calcificarse. La RM es más fiable para detectar quistes de pequeño tamaño particularmemte aquéllos localizados en el espacio cisternal y leptomeníngeo.
Concepto: infección del sistema nervioso central por larvas de Tenia Soleum2 que, previamente, penetraron al organismo a través del tracto intestinal, en la mayoría de los casos de forma asintomática. Epidemiología: el contagio se produce por comer carne de cerdo cruda o poco cocida, que contenga cisticercos vivos. La NC es muy común en Latinoamérica, Sudáfrica e India, y en áreas de inmigración de estas zonas, presentándose en forma de epilepsia con relativa frecuencia.
Patogenia: en la NC, las larvas, enquistadas en los músculos del cerdo, llegan al estómago del hombre, donde se disuelve la pared de las mismas, liberándose así el embrión. Éste atraviesa la mucosa intestinal, se disemina por vía hematógena, enquistándose en diversos órganos (músculos, vísceras, sistema nervioso central, etc.). Resumiendo, la NC puede producirse por: --Transmisión feco-oral. --Ingesta de agua o alimentos contaminados. --Auto infestación, por ondas antiperistálticas (en el vómito). El cisticerco se desarrolla con más frecuencia en piel, músculos y sistema nervioso central (espacio subaracnoideo de la base y alrededor de los ventrículos), dando lugar en este último caso a la neurocisticercosis. El 65% de los casos ya diagnosticados cursan con crisis convulsivas, sin embargo, el padecimiento tiene una presentación pleomorfica que va desde Cefalea crónica hasta Hidrocefalia por Aracnoiditis Meningea, frecuentemente mortal para el enfermo.
La Neurocisticercosis es asintomática cuando el número de parásitos es escaso pero suele ser perjudicial cuando independientemente del número, éstos se alojen en el sistema ventricular del encéfalo y bloquean la circulación de LCR o cuando se desarrollan en la región subaracnoidea basal y generan una reacción inflamatoria que secuestra vasos linfáticos y nervios.
La sintomatología neurológica también se debe al gran tamaño que pueden alcanzar los cisticercos en algunas regiones del cerebro.
Manifestaciones clínicas hay que diferenciar entre: -Fase de invasión: aguda, suele ser asintomática o bien cursar con fiebre, mialgias cefalea y eosinofilia, en cualquier caso pasa inadvertida en la mayoría de las ocasiones. -Fase de postinvasión: después de un periodo de varios años, pueden aparecer calcificaciones casuales en radiografías, mientras que los síntomas más frecuentes en el momento del diagnóstico son las convulsiones y la cefalea, seguidos de cambios en la visión, manifestaciones de hipertensión intracraneal, alteraciones mentales y otros síntomas focales6. Se puede clasificar en formas activas e inactivas: dentro de estas últimas se incluyen los granulomas calcificados y el síntoma primordial es la epilepsia. La forma más frecuente de manifestación de la forma activa es la aracnoiditis, que cursa con alteraciones en el líquido cefalorraquídeo (pleocitosis mononuclear, proteínas elevadas y serología positiva para cisticerco) y hasta un 50% de los pacientes presenta hidrocefalia obstructiva secundaria a la obstrucción de los agujeros de Luschka y Magendie. En los pacientes con neurocisticercosis, las convulsiones y otros síntomas ocurren únicamente en las personas con las lesiones cerebrales calcificadas, de hecho en áreas endémicas es ésta la causa identificable más frecuente de convulsiones. La presencia de edema perilesional se ha documentado asociado a las lesiones calcificadas en los pacientes sintomáticos, pero la frecuencia de esta complicación y características de los pacientes que lo desarrollan no es conocida. Los pacientes en Perú y los Estados Unidos con neurocisticercosis, confirmada por los resultados positivos de comprobación serológica, y sólo con lesiones calcificadas en la tomografía computerizada, son estudiados mediante imagen de resonancia magnética. El edema perilesional se observa en poco más de un tercio de los pacientes, y algunos tienen frecuentemente severos episodios de incapacidad. Entre éstos se demuestra una fuerte asociación entre edema perilesional y lesiones calcificadas. Los episodios convulsivos y la morbilidad neurológica, en esta población, son comunes y se vinculan al binomio antes mencionado.
Diagnóstico de la neurocisticercosis:
Diagnóstico
Se diagnostica por medio de RM (Resonancia Magnética) o TAC (Tomografía Axial Computarizada), los cuales tienen una elevada confiabilidad, éstos permiten confirmar la etiología y definir el número, localización, estado y extensión de las lesiones.
Otra opción de diagnóstico son los métodos inmunológicos, entre estos los más confiables son la Inmunoeletrotransferencia el cual tiene una especificidad del 100% y la ELISA (Enzyme-Linked Immunosorbent Assay) en placa.1. Epidemiológico: no se detectan proglótides en heces. 2. Serológico: ¿ELISA o Inmunoblot?
La sensibilidad observada era 100% para ELISA-Tso, 91,7% para el IFT (Test de Inmunofluorescencia Indirecta), y 87,5% para el CFT (Test de Fijación del Complemento). La especificidad era 90% para ELISA-Tso, 50% para IFT, y 63,3% para CFT. La eficacia es más alta para ELISA-Tso, seguida por IFT y CFT. Estos resultados demuestran que ELISA-Tso puede usarse como un método del escrutinio para el serodiagnóstico de NC y debe apoyarse en la necesidad de pruebas específicas para la confirmación de los resultados. Los inmunoblot pueden usarse como una prueba del confirmación. El diagnóstico serológico cobra especial importancia en países endémicos donde la disponibilidad de técnicas de neuroimagen resulta insuficiente. Llegado este punto, creo conveniente reseñar la importancia que tiene la posibilidad de almacenar en papel sangre entera (SE) o líquido cefalorraquídeo (LCR) de pacientes con diagnóstico de sospecha de NC para su posterior análisis serológico. Mediante un estudio comparativo de las diferentes clases de papel se pone de manifiesto que la preservación óptima de las muestras biológicas se logra cuando la sangre entera se almacena en papel de filtro, el LCR en papel blanco ordinario de mecanografía, y las muestras son congeladas dentro de la primera semana después de la recogida. Estos resultados ponen de manifiesto cómo mejorar las técnicas de estudios epidemiológicos y diagnósticos en las zonas endémicas, donde son tan deficitarias las técnicas de inmunoanálisis y las de radioanálisis. 3. De imagen: las técnicas utilizadas son la tomografía computerizada (TC) y la resonancia magnética (RM). La TC es más útil para detectar calcificaciones que la RM (Fig. 3). En la fase aguda se pueden ver áreas focales de edema que progresan a lesiones homogéneas brillantes, y en la fase crónica quistes que no captan contraste con posterior refuerzo en anillo; estas lesiones pueden desaparecer o calcificarse. La RM es más fiable para detectar quistes de pequeño tamaño particularmemte aquéllos localizados en el espacio cisternal y leptomeníngeo. El paciente recibe el alta, veinte días después del ingreso, con la siguiente medicación: albendazol. 400 mg/12 h, dexametasona en pauta descendente y analgesia. DISCUSIÓN La neurocisticercosis (NC) es la enfermedad parasitaria más importante que afecta el sistema nervioso y un problema de salud pública en los países en vías de desarrollo, en su mayor parte en América Central y del Sur, África y Asia4,5. Se relaciona a las poblaciones de condiciones sanitarias pobres. Hay manifestaciones clínicas diferentes, dependiendo de la situación patológica y la fase de evolución de la enfermedad. Los signos y/o síntomas pueden tardar en aparecer de 1 a 35 años después de la infestación. Las presentaciones clínicas más frecuentes incluyen: epilepsia, meningitis, hipertensión intracraneal y deterioro cognoscitivo. También puede diagnosticarse de forma casual en pacientes asintomáticos.
Concepto: infección del sistema nervioso central por larvas de Tenia Soleum2 que, previamente, penetraron al organismo a través del tracto intestinal, en la mayoría de los casos de forma asintomática. Epidemiología: el contagio se produce por comer carne de cerdo cruda o poco cocida, que contenga cisticercos vivos. La NC es muy común en Latinoamérica, Sudáfrica e India, y en áreas de inmigración de estas zonas, presentándose en forma de epilepsia con relativa frecuencia.
Patogenia: en la NC, las larvas, enquistadas en los músculos del cerdo, llegan al estómago del hombre, donde se disuelve la pared de las mismas, liberándose así el embrión. Éste atraviesa la mucosa intestinal, se disemina por vía hematógena, enquistándose en diversos órganos (músculos, vísceras, sistema nervioso central, etc.). Resumiendo, la NC puede producirse por: --Transmisión feco-oral. --Ingesta de agua o alimentos contaminados. --Auto infestación, por ondas antiperistálticas (en el vómito). El cisticerco se desarrolla con más frecuencia en piel, músculos y sistema nervioso central (espacio subaracnoideo de la base y alrededor de los ventrículos), dando lugar en este último caso a la neurocisticercosis. El 65% de los casos ya diagnosticados cursan con crisis convulsivas, sin embargo, el padecimiento tiene una presentación pleomorfica que va desde Cefalea crónica hasta Hidrocefalia por Aracnoiditis Meningea, frecuentemente mortal para el enfermo.
La Neurocisticercosis es asintomática cuando el número de parásitos es escaso pero suele ser perjudicial cuando independientemente del número, éstos se alojen en el sistema ventricular del encéfalo y bloquean la circulación de LCR o cuando se desarrollan en la región subaracnoidea basal y generan una reacción inflamatoria que secuestra vasos linfáticos y nervios.
La sintomatología neurológica también se debe al gran tamaño que pueden alcanzar los cisticercos en algunas regiones del cerebro.
Manifestaciones clínicas hay que diferenciar entre: -Fase de invasión: aguda, suele ser asintomática o bien cursar con fiebre, mialgias cefalea y eosinofilia, en cualquier caso pasa inadvertida en la mayoría de las ocasiones. -Fase de postinvasión: después de un periodo de varios años, pueden aparecer calcificaciones casuales en radiografías, mientras que los síntomas más frecuentes en el momento del diagnóstico son las convulsiones y la cefalea, seguidos de cambios en la visión, manifestaciones de hipertensión intracraneal, alteraciones mentales y otros síntomas focales6. Se puede clasificar en formas activas e inactivas: dentro de estas últimas se incluyen los granulomas calcificados y el síntoma primordial es la epilepsia. La forma más frecuente de manifestación de la forma activa es la aracnoiditis, que cursa con alteraciones en el líquido cefalorraquídeo (pleocitosis mononuclear, proteínas elevadas y serología positiva para cisticerco) y hasta un 50% de los pacientes presenta hidrocefalia obstructiva secundaria a la obstrucción de los agujeros de Luschka y Magendie. En los pacientes con neurocisticercosis, las convulsiones y otros síntomas ocurren únicamente en las personas con las lesiones cerebrales calcificadas, de hecho en áreas endémicas es ésta la causa identificable más frecuente de convulsiones. La presencia de edema perilesional se ha documentado asociado a las lesiones calcificadas en los pacientes sintomáticos, pero la frecuencia de esta complicación y características de los pacientes que lo desarrollan no es conocida. Los pacientes en Perú y los Estados Unidos con neurocisticercosis, confirmada por los resultados positivos de comprobación serológica, y sólo con lesiones calcificadas en la tomografía computerizada, son estudiados mediante imagen de resonancia magnética. El edema perilesional se observa en poco más de un tercio de los pacientes, y algunos tienen frecuentemente severos episodios de incapacidad. Entre éstos se demuestra una fuerte asociación entre edema perilesional y lesiones calcificadas. Los episodios convulsivos y la morbilidad neurológica, en esta población, son comunes y se vinculan al binomio antes mencionado.
Diagnóstico de la neurocisticercosis:
Diagnóstico
Se diagnostica por medio de RM (Resonancia Magnética) o TAC (Tomografía Axial Computarizada), los cuales tienen una elevada confiabilidad, éstos permiten confirmar la etiología y definir el número, localización, estado y extensión de las lesiones.
Otra opción de diagnóstico son los métodos inmunológicos, entre estos los más confiables son la Inmunoeletrotransferencia el cual tiene una especificidad del 100% y la ELISA (Enzyme-Linked Immunosorbent Assay) en placa.1. Epidemiológico: no se detectan proglótides en heces. 2. Serológico: ¿ELISA o Inmunoblot?
La sensibilidad observada era 100% para ELISA-Tso, 91,7% para el IFT (Test de Inmunofluorescencia Indirecta), y 87,5% para el CFT (Test de Fijación del Complemento). La especificidad era 90% para ELISA-Tso, 50% para IFT, y 63,3% para CFT. La eficacia es más alta para ELISA-Tso, seguida por IFT y CFT. Estos resultados demuestran que ELISA-Tso puede usarse como un método del escrutinio para el serodiagnóstico de NC y debe apoyarse en la necesidad de pruebas específicas para la confirmación de los resultados. Los inmunoblot pueden usarse como una prueba del confirmación. El diagnóstico serológico cobra especial importancia en países endémicos donde la disponibilidad de técnicas de neuroimagen resulta insuficiente. Llegado este punto, creo conveniente reseñar la importancia que tiene la posibilidad de almacenar en papel sangre entera (SE) o líquido cefalorraquídeo (LCR) de pacientes con diagnóstico de sospecha de NC para su posterior análisis serológico. Mediante un estudio comparativo de las diferentes clases de papel se pone de manifiesto que la preservación óptima de las muestras biológicas se logra cuando la sangre entera se almacena en papel de filtro, el LCR en papel blanco ordinario de mecanografía, y las muestras son congeladas dentro de la primera semana después de la recogida. Estos resultados ponen de manifiesto cómo mejorar las técnicas de estudios epidemiológicos y diagnósticos en las zonas endémicas, donde son tan deficitarias las técnicas de inmunoanálisis y las de radioanálisis. 3. De imagen: las técnicas utilizadas son la tomografía computerizada (TC) y la resonancia magnética (RM). La TC es más útil para detectar calcificaciones que la RM (Fig. 3). En la fase aguda se pueden ver áreas focales de edema que progresan a lesiones homogéneas brillantes, y en la fase crónica quistes que no captan contraste con posterior refuerzo en anillo; estas lesiones pueden desaparecer o calcificarse. La RM es más fiable para detectar quistes de pequeño tamaño particularmemte aquéllos localizados en el espacio cisternal y leptomeníngeo.


The Casino Site Review - LuckyClub
ResponderEliminarWe've tested the site for all casino games, tested by real players and tested to be a reliable online gaming site. If luckyclub you're looking for a reliable gambling